Γενικές αρχές της υπερηχογραφικής εξέτασης
&
Υπερηχογράφημα 1ου τριμήνου της κύησης
Αρχόμενη εγκυμοσύνη
Από την Ελληνική Εταιρεία Υπερήχων στη Μαιευτική Γυναικολογία
Διοικητικό Συμβούλιο
Απόστολος Αθανασιάδης, Πρόεδρος
Νικόλαος Παπαντωνίου, Αντιπρόεδρος
Γεώργιος Δασκαλάκης, Γενικός Γραμματέας
Αλέξανδρος Σωτηριάδης, Ταμίας
Πάνος Αντσακλής, Μέλος
Επιμέλεια:
Α. Π. Αθανασιάδης, Α. Ζαβλανός, Δ. Μπότσης, Α. Αντσακλής
Α. Γενικές αρχές της υπερηχογραφικής εξέτασης
Εισαγωγή
Σήμερα, η υπερηχογραφία στη μαιευτική έχει γίνει αναπόσπαστο εργαλείο στην καθημερινότητα του μαιευτήρα.
Οι κατευθυντήριες οδηγίες, απευθύνονται σε μαιευτήρες - γυναικολόγους που χρησιμοποιούν τους υπερήχους στην κλινική παρακολούθηση της εγκύου και βασίζονται στις επικρατούσες απόψεις, όπως αυτές καταγράφονται στη διεθνή βιβλιογραφία. Περιγράφουν δε, τις παραμέτρους που θα πρέπει να ελέγχονται υπερηχογραφικά σε κάθε ένα από τα τρία τρίμηνα της κύησης.
Αυτονόητο είναι ότι οι κατευθυντήριες οδηγίες στη μαιευτική δεν είναι δεσμευτικές, διότι επηρεάζονται από την εμπειρία του κάθε ιατρού, τις παρεχόμενες υπηρεσίες και τις δυνατότητες των χρησιμοποιούμενων μηχανημάτων.
Η Ελληνική Εταιρεία Υπερήχων στη Μαιευτική και Γυναικολογία ανέθεσε σε επιτροπή, τη μελέτη και σύνταξη κατευθυντήριων οδηγιών ως προς τη χρήση των υπερήχων στη μαιευτική. Οι παρακάτω κατευθυντήριες οδηγίες βασίζονται κατά βάση στις οδηγίες του International Society of Ultrasound in Obstetrics and Gynecology και του American Institute of Ultrasound in Medicine.
Σκοπός διενέργειας του υπερηχογραφικού ελέγχου
Η υπερηχογραφία στη μαιευτική έχει ως σκοπό να ελέγξει τη μήτρα, το κύημα και τα παρακείμενα όργανα για την παροχή προγεννητικών πληροφοριών με στόχο την καλύτερη έκβαση της κύησης για το νεογνό και τη μητέρα. Κατά τη διάρκεια των υπερηχογραφημάτων στα τρία τρίμηνα της κύησης δεν πρέπει να παραληφθεί να ελεγχθούν:
- Η καρδιακή λειτουργία του εμβρύου.
- O αριθμός των εμβρύων και η χοριονικότητά τους, σε περίπτωση πολύδυμης κύησης.
- Η βιομετρία του εμβρύου.
- Να γίνει αδρός έλεγχος της εμβρυϊκής ανατομίας και της ύπαρξης χρωματοσωματικών δεικτών, ανάλογα με το τρίμηνο της κύησης.
- Η θέση, τα χαρακτηριστικά του πλακούντα και η ποσότητα του αμνιακού υγρού.
Είναι γνωστό ότι, πολλές εμβρυϊκές ανωμαλίες μπορούν να αναγνωρισθούν υπερηχογραφικά κατά τον προγεννητικό έλεγχο, αρκετές όμως, ενδέχεται να περάσουν απαρατήρητες ακόμα και από τους πιο έμπειρους χειριστές παρά την χρήση μηχανημάτων τελευταίας τεχνολογίας. Η αξιοπιστία της υπερηχογραφίας, στη διάγνωση των εμβρυϊκών ανωμαλιών είναι περιορισμένη και αφορά μονό το 55% των μειζόνων δυσπλασιών του εμβρύου, όπως αναφέρεται σε μεγάλες ευρωπαϊκές μελέτες (Eurofetus study, Euroscan study).
Πριν από την υπερηχογραφική εξέταση, ο ιατρός οφείλει να αναφέρει και να ενημερώσει το ζευγάρι για τις δυνατότητες και τους περιορισμούς της υπερηχογραφικής εξέτασης, που θα πραγματοποιήσει.
Επίπεδα υπερηχογραφικού ελέγχου στη Μαιευτική
Επίπεδο Ι (βασικό υπερηχογράφημα): καθορίζεται η ηλικία κύησης, ελέγχεται η βιωσιμότητα και η ανάπτυξη του εμβρύου και γίνεται αδρός έλεγχος ανατομίας του εμβρύου. Πραγματοποιείται από το μαιευτήρα, σε επίπεδο εξωτερικού ιατρείου κατά τη διάρκεια της κύησης.
Επίπεδο ΙΙ (εξειδικευμένο υπερηχογράφημα): γίνεται πληθυσμιακός έλεγχος των εγκύων γυναικών σε κατά όργανο εξέταση του εμβρύου και ανεύρεση δεικτών για χρωματοσωματικές ανωμαλίες. Πραγματοποιείται από ιατρούς εξειδικευμένους στον προγεννητικό έλεγχο.
Επίπεδο ΙΙΙ: Εντοπισμένη υπερηχογραφία για διάγνωση και θεραπεία σε συγκεκριμένα όργανα (targeting ultrasound scan). Πραγματοποιείται από ιατρούς εξειδικευμένους στον προγεννητικό έλεγχο εμβρύων άλλων ειδικοτήτων, όπως παιδοκαρδιολόγους, παιδονεφρολόγους, παιδοορθοπαιδικούς, κοκ.
Προϋποθέσεις υπερηχογραφικού ελέγχου στην κύηση
A. Μηχανήματα
Τα μηχανήματα υπερήχων πρέπει απαραίτητα να πληρούν τις παρακάτω προδιαγραφές:
- Απεικόνιση σε πραγματικό χρόνο υπερηχογραφίας, σε διαβαθμίσεις του γκρι.
- Διακοιλιακές ηχοβόλες κεφαλές συχνότητας 3-12 ΜΗΖ.
- Δυνατότητα μεταβολής της ακουστικής έντασης και απεικόνισή της.
- Δυνατότητα παγώματος της εικόνας.
- Ηλεκτρονικοί δείκτες καταμέτρησης.
- Δυνατότητα εκτύπωσης και αποθήκευσης εικόνων.
- Τακτική συντήρηση και αναβάθμιση του μηχανήματος και λογισμικού του, σημαντικό για την καλύτερη λειτουργία του.
Β. Ελάχιστα τυπικά προσόντα και εμπειρία εξεταστή
Οποιοσδήποτε ιατρός πραγματοποιεί υπερηχογραφήματα, κατά τη διάρκεια της κύησης υποχρεούται να έχει επαρκή εκπαίδευση και εμπειρία.
Ο χειριστής για να πετύχει τα καλύτερα αποτελέσματα στα μαιευτικά υπερηχογραφήματα, συνιστάται να πληροί τις παρακάτω προϋποθέσεις:
- Εκπαίδευση στη διαγνωστική υπερηχογραφία στη μαιευτική – γυναικολογία και τα παρακείμενα όργανα.
- Πραγματοποίηση συχνών υπερηχογραφημάτων.
- Γνώση της εμβρυϊκής ανατομίας και των χρωματοσωματικών δεικτών του εμβρύου και δυνατότητα ανίχνευσης ύποπτων ή παθολογικών καταστάσεων, που απαιτούν την παραπομπή της εγκύου για περαιτέρω διερεύνηση.
- Συμμετοχή σε συνέδρια και σεμινάρια συνεχιζόμενης εκπαίδευσης στους διαγνωστικούς υπερήχους (τουλάχιστον 30 μόρια σε τρία χρόνια, σε διεθνή και ελληνικά συνέδρια και σεμινάρια που αφορούν υπερήχους στη μαιευτική γυναικολογία).
- Συνεχή έλεγχο ποιότητας και ικανότητας των παρεχομένων υπηρεσιών, όπως εμβρυϊκών μετρήσεων και εικόνων των υπό έλεγχο οργάνων.
Οι γιατροί που εκτελούν υπερηχογραφικές εξετάσεις σε έγκυες θα πρέπει να τις παραπέμπουν σε ειδικά κέντρα όταν έχουν αναγνωρίσει κατά τη διάρκεια του υπερηχογραφήματος ύποπτη ή παθολογική κατάσταση που αδυνατούν να διαχειρισθούν ή υπάρχει αμφιβολία για την ορθότητα της διάγνωσης.
Γ. Πόρισμα υπερηχογραφικής εξέτασης
-
Εκτύπωση
Μετά από την υπερηχογραφική εξέταση πρέπει να εκδίδεται υπογεγραμμένο πόρισμα όπου θα αναγράφεται περιληπτικά η εξέταση που πραγματοποιήθηκε με έμφαση στα παρακάτω:
- Ονοματεπώνυμο εγκύου και μαιευτικές πληροφορίες.
- Υπερηχογραφική ηλικία κύησης και πιθανή ημερομηνία τοκετού (ΠΗΤ).
- Θέση πλακούντα και ποσότητα του αμνιακού υγρού.
- Στοιχεία εμβρυϊκής ανατομίας και υπερηχογραφικών δεικτών που ελέγχθηκαν.
- Παρατηρήσεις, περιορισμοί, τυχόν ανάγκη επανελέγχου ή παραπομπή της εγκύου σε εξειδικευμένο κέντρο.
- Το πόρισμα να συνοδεύεται από τις αντιπροσωπευτικές φωτογραφίες.
2. Αποθήκευση
Αντιπροσωπευτικές εικόνες της υπερηχογραφικής εξέτασης πρέπει να αποθηκεύονται ηλεκτρονικά, εφόσον υπάρχει η δυνατότητα αυτή, που να πιστοποιούν τις μετρήσεις και την αδρή εμβρυϊκή ανατομία.
Β. Υπερηχογράφημα 1ου τριμήνου της κύησης
Αρχόμενη εγκυμοσύνη
Κατά την πρώτη επίσκεψη της εγκύου στο μαιευτήρα η πραγματοποίηση του υπερηχογραφήματος έχει ως στόχο:
- Την επιβεβαίωση της παρουσίας ενδομήτριας κύησης.
- Τον αποκλεισμό έκτοπης κύησης.
- Άλλων ανωμαλιών αρχόμενης κύησης, όπως η μύλη κύηση, ανωμαλία διάπλασης της μήτρας, παθολογία εξαρτημάτων κ.ά.
Ο υπερηχογραφικός έλεγχος, στην αρχή της κύησης μπορεί να πραγματοποιηθεί διακολπικά ή διακοιλιακά ανάλογα με την ηλικία της κύησης ή τις ανατομικές ιδιαιτερότητες της γυναίκας.
Εντός του ενδομήτριου σάκκου θα πρέπει να αναζητείται:
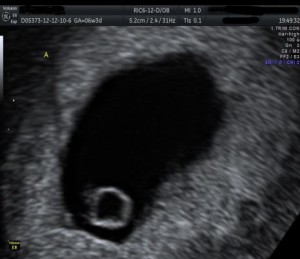
- Η παρουσία λεκιθικού ασκού (εικόνα 1).
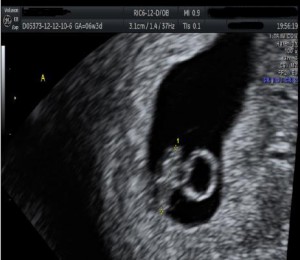
- Η παρουσία εμβρυϊκού πόλου και να μετριέται η κεφαλουριαία διάμετρος του (CRL) (εικόνα 2).
Ιδιαίτερη προσοχή, θα πρέπει να δίνεται στις περιπτώσεις εκείνες όπου εντός του ενδομήτριου σάκκου δεν ανευρίσκεται έμβρυο ή λεκιθικός ασκός. Στην περίπτωση αυτή, θα πρέπει να αποκλεισθεί το σύνδρομο κενού σάκκου ή ψευδοσάκκου, το οποίο σχετίζεται με την ύπαρξη έκτοπης κύησης.
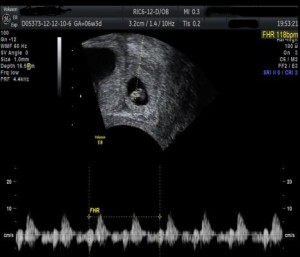
- Έλεγχος καρδιακής λειτουργίας (εικόνα 3)
Με το διακολπικό υπερηχογράφημα, η καρδιακή λειτουργία συνήθως είναι αντιληπτή όταν το έμβρυο έχει μήκος μεγαλύτερο των 5 mm. Εάν η κεφαλουριαία διάμετρος (CRL) είναι μικρότερη από 5 mm και δεν παρατηρείται καρδιακή λειτουργία, συνιστάται επανάληψη του υπερηχογραφήματος μετά από την πάροδο μίας εβδομάδας.
- Ο αριθμός των σάκων και καθορισμός της χοριονικότητά της πολύδυμης κύησης.
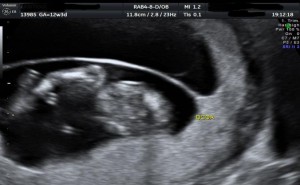
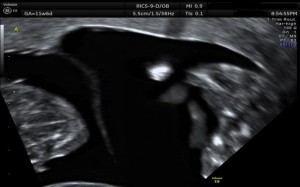
Ο καθορισμός αυτός, πριν από τη 10η εβδομάδα γίνεται με την παρουσία διαφορετικών σάκκων και των ιδιαίτερων χαρακτηριστικών τους, ενώ από τη 10η μέχρι τη 14η με το σχήμα της μεμβράνης που χωρίζει τους σάκκους. Στην περίπτωση διχοριακών διδύμων αναζητείται το σημείο Λ ή στην περίπτωση μονοχοριακών το σημείο Τ (εικόνα 4).
 |
 |
|
Εικόνα 4. Δίδυμος κύηση. Σημείο Λ
|
Σημείο Τ |
- Καθορισμός της υπερηχογραφικής ηλικίας κύησης.
Η ηλικία κύησης υπολογίζεται με βάση την πρώτη ημέρα της τελευταίας περιόδου της γυναίκας, ή αν πρόκειται για εγκυμοσύνη από εξωσωματική γονιμοποίηση (IVF) αυτή καθορίζεται με βάση την ημερομηνία ωοληψίας.
Στις περιπτώσεις εκείνες, που η κεφαλουριαία διάμετρος δε συμφωνεί με την υπολογιζόμενη ηλικία κύησης και συγκεκριμένα, όταν η διαφορά είναι μεγαλύτερη ή μικρότερη κατά 7 ημέρες η πιθανή ημερομηνία τοκετού (ΠΗΤ) καθορίζεται βάσει της υπερηχογραφικής ηλικίας. Η ΠΗΤ θα πρέπει να επιβεβαιώνεται υπερηχογραφικά αργότερα και σε διάστημα μεγαλύτερο τουλάχιστον των 2 εβδομάδων. Στην περίπτωση δίδυμης κύησης, ο καθορισμός της ηλικίας κύησης γίνεται με βάση το CRL του μεγαλύτερου διδύμου.
Επίσης, κατά τον υπερηχογραφικό έλεγχο της αρχόμενης κύησης γίνεται έλεγχος του τοιχώματος της μήτρας, του τραχήλου και των παραμήτριων για την πιθανή παρουσία ινομυωμάτων, παραμήτριων μαζών ή ύπαρξης ωχρού σωματίου της κύησης.
Μετά τον καθορισμό της υπερηχογραφικής ηλικίας κύησης προγραμματίζονται οι επόμενοι βασικοί υπερηχογραφικοί έλεγχοι.
ΒΙΒΛΙΟΓΡΑΦΙΑ
- Salomon LJ., Alfirevic Z., Berghella V., Bilardo C., Hernandez-Andrade E., Johnsen SL., Kalache K., Leung K-Y., Malinger G., Munoz H., Prefumo F., Toi A., Lee W. Practice guidelines for performance of the routine mid-trimester fetal ultrasound scan . Ultrasound Obstet Gynecol 2011; 37: 116–126.
- AIUM. Practice Guideline for the Performance of Obstetric Ultrasound Examinations.
- Schwarzler P, Senat MV, Holden D, Bernard JP, Masroor T, Ville Y. Feasibility of the second-trimester fetal ultrasound examination in an unselected population at 18, 20 or 22 weeks of pregnancy: a randomized trial. Ultrasound Obstet Gynecol 1999; 14: 92–97.
- Saltvedt S, Almstrom H, Kublickas M, Valentin L, Grunewald C. Detection of malformations in chromosomally normal fetuses by routine ultrasound at 12 or 18 weeks of gestation – a randomised controlled trial in 39,572 pregnancies. BJOG 2006; 113: 664–674.
- Goldberg JD. Routine screening for fetal anomalies: expectations. Obstet Gynecol Clin North Am 2004; 31: 35–50.
- Grandjean H, Larroque D, Levi S. The performance of routine ultrasonographic screening of pregnancies in the Eurofetus Study. Am J Obstet Gynecol 1999; 181: 446–454.
- World Health Organization. Training in Diagnostic Ultrasound: Essentials, Practice, and Standards. (WHO Technical Report Series, No. 875). WHO: Geneva, 1998.
- Ville Y. ‘Ceci n’est pas une echographie’: a plea for quality assessment in prenatal ultrasound. Ultrasound Obstet Gynecol 2008; 31: 1–5.
- Abramowicz JS, Kossoff G, Marsal K, Ter Haar G. Safety Statement, 2000 (reconfirmed 2003). International Society of Ultrasound in Obstetrics and Gynecology (ISUOG). Ultrasound Obstet Gynecol 2003; 21: 100.
- Degani S. Fetal biometry: clinical, pathological, and technical considerations. Obstet Gynecol Surv 2001; 56: 159–167.
- Dudley NJ. A systematic review of the ultrasound estimation of fetal weight. Ultrasound Obstet Gynecol 2005; 25: 80–89.
- Salomon LJ, Bernard JP, Duyme M, Doris B, Mas N, Ville Y. Feasibility and reproducibility of an image scoring method for quality control of fetal biometry in the second trimester. Ultrasound Obstet Gynecol 2006; 27: 34–40.
- Salomon LJ, Bernard JP, Duyme M, Buvat I, Ville Y. The impact of choice of reference charts and equations on the assessment of fetal biometry. Ultrasound Obstet Gynecol 2005; 25: 559–565.
- Hadlock FP, Harrist RB, Shah YP, King DE, Park SK, Sharman RS. Estimating fetal age using multiple parameters: a prospective evaluation in a racially mixed population. Am J Obstet Gynecol 1987; 156: 955–957.
- International Society of Ultrasound in Obstetrics and Gynecology. Sonographic examination of the fetal central nervous system: guidelines for performing the ‘basic examination’ and the ‘fetal neurosonogram’. Ultrasound Obstet Gynecol 2007;29: 109–116.
- Hadlock FP, Harrist RB, Sharman RS, Deter RL, Park SK. Estimation of fetal weight with the use of head, body, and femur measurements – a prospective study. Am J Obstet Gynecol 1985; 151: 333–337.
- Mongelli M, Ek S, Tambyrajia R. Screening for fetal growth restriction: a mathematical model of the effect of time interval and ultrasound error. Obstet Gynecol 1998; 92: 908–912.
- Johnsen SL, Rasmussen S, Wilsgaard T, Sollien R, Kiserud T. Longitudinal reference ranges for estimated fetal weight. Acta Obstet Gynecol Scand 2006; 85: 286–297.
- Salomon LJ, Bernard JP, Ville Y. Estimation of fetal weight: reference range at 20–36 weeks’ gestation and comparison with actual birth-weight reference range. Ultrasound Obstet Gynecol 2007; 29: 550–555.
- Magann EF, Perry KG Jr, Chauhan SP, Anfanger PJ, Whitworth NS, Morrison JC. The accuracy of ultrasound evaluation of amniotic fluid volume in singleton pregnancies: the effect of operator experience and ultrasound interpretative technique. J Clin Ultrasound 1997; 25: 249–253.
- Manning FA. Fetal biophysical profile. Obstet Gynecol Clin North Am 1999; 26: 557–77.
- Alfirevic Z, Neilson JP. The current status of Doppler sonography in obstetrics. Curr Opin Obstet Gynecol 1996; 8: 114–118.
- Neilson JP, Alfirevic Z. Doppler ultrasound for fetal assessment in high-risk pregnancies. Cochrane Database Syst Rev 2000; CD000073.
- Alfirevic Z, Stampalija T, Gyte GM. Fetal and umbilical Doppler ultrasound in high-risk pregnancies. Cochrane Database Syst Rev 2010; CD007529.